腰椎すべり症とは?原因や症状、治療について解説
腰椎すべり症は、皆さんご存じでしょうか?
重度になると脚のしびれや痛みが生じ、生活に支障をきたすこともある腰のケガのひとつです。
本記事では、腰椎すべり症の解説と予防方法をお伝えしていきます。腰椎すべり症とは?
まず、背骨(脊柱・脊椎ともいう)は
・7個の頸椎(けいつい)
・12個の胸椎(きょうつい)
・5個の腰椎(ようつい)
と首・胸・腰の椎骨が連なって構成されています。
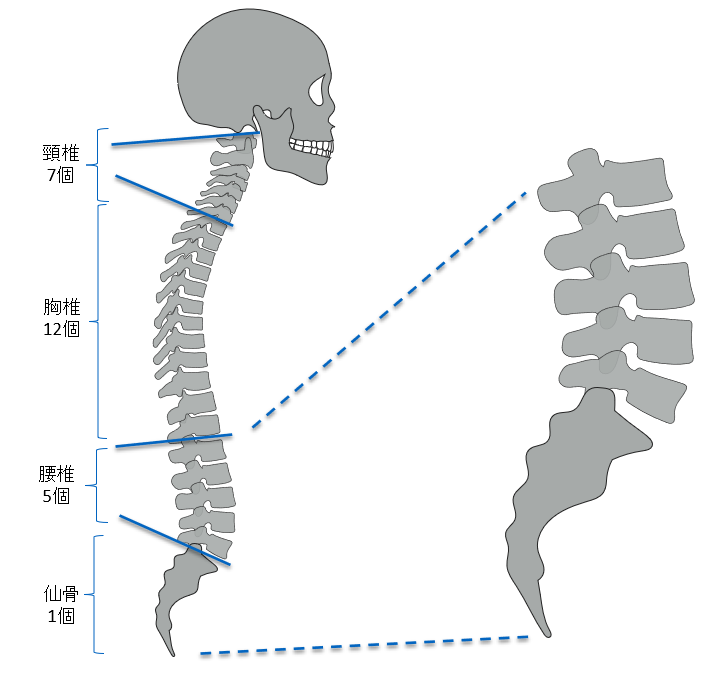
”すべり症”とは、その背骨が前後にずれてしまう疾患です。
そのなかで、腰椎の部分に発症するものを”腰椎すべり症”と呼びます。
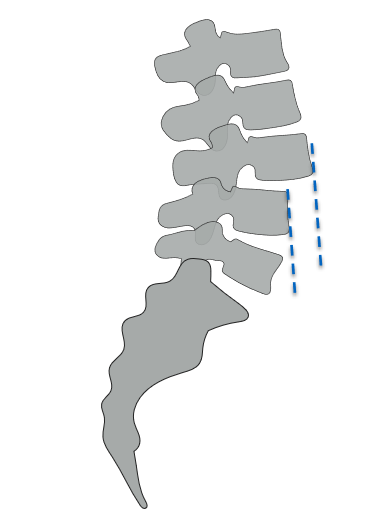
腰椎すべり症の分類
腰椎すべり症は、上側の腰椎が下側の腰椎に対して前方にずれた状態の総称です。
すべりが重度になると、脊柱管や神経根の狭窄・圧迫を引き起こします。
脊柱管や神経根の狭窄・圧迫による症状は、”脊柱管狭窄症”や”椎間板ヘルニア”と同様に、腰痛や脚のしびれ・痛み、脱力感を呈します。
脊柱管狭窄症についてはコチラ
椎間板ヘルニアについてはコチラ
なお、腰椎すべり症は発症の仕方によっていくつかに分類されます。
・腰椎分離すべり症
・腰椎変性すべり症
・形成不全性腰椎すべり症
・外傷性腰椎すべり症
・病的腰椎すべり症
本記事では、腰椎分離すべり症と腰椎変性すべり症の2つについて解説をしていきます。
腰椎分離すべり症
腰椎分離すべり症は、腰椎分離症によって不安定になった腰椎が変性し、すべりが生じた疾患です。
そのため、腰椎分離症が発症しやすい第5腰椎に同様に発症しやすくなります。
腰椎分離症から腰椎分離すべり症に移行するのは、約10~30%とみられており、
年齢は30歳~40歳代にかけて多いとされています。
腰椎分離症が腰椎すべり症に変化する要因としては、腰の過剰な反りかえり、椎間板の変性が考えられています。
腰椎変性すべり症
腰椎変性すべり症は、40歳以上の女性に多いとされています。第4腰椎に発症しやすく、次いで第3腰椎に発症しやすいです。
多くは、第4腰椎が第5腰椎に対して前方にすべりますが、後方にすべりを生じるものや、側方にすべりを合併するものも存在します。
症状
腰椎分離すべり症、腰椎変性すべり症はともに、脊柱管や神経根の狭窄・圧迫を引き起こします。
脊柱管や神経根の狭窄・圧迫による症状は、”脊柱管狭窄症”や”椎間板ヘルニア”と同様に、腰痛や脚のしびれ・痛み、脱力感を呈します。
詳しい症状の解説はこちらもご参考ください。
脊柱管狭窄症についてはコチラ
椎間板ヘルニアについてはコチラ
腰椎分離すべり症の症状
まず腰椎分離症の症状として、主に腰痛があります。
運動時や腰を反った時・捻じった時に痛みが生じやすいです。
それに加え腰椎分離すべり症も伴う場合は、
すべり症によって神経根や脊柱管が圧迫され、馬尾症状、神経根症状とよばれる脚のしびれや痛み、間欠性跛行が生じることがあります。
腰椎変性すべり症
変性すべり症は、上側の腰椎が前方にすべりだした状態で、脊柱管の狭窄・圧迫を引き起こします。
症状は、腰痛、馬尾症状、神経根症状に大きく分けられます。
腰痛は、腰椎間の不安定性によって椎間板性、椎間関節性の痛みが出現します。
馬尾症状は、脚のしびれや感覚の麻痺、筋力の低下、間欠性跛行、膀胱直腸障害が出現します。
神経根症状は、第5腰椎神経根に症状がでやすく、神経根に対応した部位にしびれや痛みが出現します。
原因
腰椎分離すべり症
腰の過剰な反りかえりは、腹筋群・背筋群の筋力低下によって腰椎の安定性が落ちてしまうこと、悪い姿勢で動作を続けてしまうことで生じてきます。
そのため、筋力トレーニングや正しい姿勢で腰への負担を減らした動作の獲得が大切になります。
椎間板の変性は、
・加齢による椎間板の柔軟性・水分量の低下
・運動による圧力
・重量物の挙上
・喫煙による椎間板の変化
・ストレスやうつなどの心理的因子
・職場の環境や仕事の満足度などの社会的因子
これらが原因に関与するといわれています。
腰椎変性すべり症
変性すべりの発生については、椎間板の変性が腰椎の間の狭小化と可動性の増大を引き起こし、その結果すべりを発生させるといわれております。
また、上下の腰椎間の関節の変化や椎弓角の増大により、腰椎の後方要素を主因として発生するとした説もあります。
その他、女性に多い理由として、女性ホルモンによる靭帯の弛緩性や妊娠が影響しているとの報告もあります。
検査
検査には主に画像検査が用いられます。
その他、神経由来の症状がある場合は、身体所見も併せて確認し診断を行います。
レントゲン(単純X線撮影)
・腰椎分離すべり症の場合
腰椎を横から撮影した画像(側面像)では、
分離した椎間の不安定性、すべりの程度を観察します。
不安定性の程度は前後屈した状態での撮影も追加することもあります。
・腰椎変性すべり症の場合
腰椎を横からとった画像(側面像)で椎体すべりの程度や不安定性を観察します。
すべりの程度の評価には、Meyerding分類、Taillrd法、Boxall法という指標を用います。
不安定性をみるには、側面前後屈での画像が有用であり、異常可動性を示すことが多いです。
不安定性の指標としてBoxall法のslip angleが用いられます。
一般的に、不安定性ありと判断するのは、
①前屈で10%以上の動的すべりがある
②前屈で後方開大が5°以上ある
これらのうち一方、もしくは両方が認められる場合となります。
MRI
・腰椎分離すべり症の場合
MRIでは、分離すべり症による神経の狭窄・圧迫の確認ができます。
分離すべり症では、脊柱管が前後方向に拡大したWide canal signとよばれる所見が特徴的にみられます。
・腰椎変性すべり症の場合
MRIでは、すべり症による脊柱管の狭窄・圧迫を確認できます。
また、椎間孔部での狭窄状態を診断することも可能で、神経根の狭窄・圧迫の確認もできます。
治療
腰椎分離すべり症、腰椎変性すべり症はともに、基本的に保存療法(手術を行わない治療)が原則となります。
痛みのある部分の安静を目的にコルセットの処方、痛み止めの処方を行います。
また、日常生活の中で痛みが増悪しないよう、生活動作の指導や体操・筋力トレーニングの指導といったリハビリテーションを行います。
痛みが強い場合は、必要に応じてブロック注射を行うこともあります。
手術療法を行う場合は、すべりの進行によって神経障害の出現がある場合や保存治療で痛みが改善せず日常生活に支障をきたす場合となります。
その他、
・保存治療無効の腰痛と下肢痛が認められる場合
・日常に影響を及ぼす間欠性跛行が認められる場合
・膀胱直腸障害が認められる場合
・明らかな筋力低下が認められる場合
・会陰部の灼熱感や違和感など自覚的知覚障害が強い場合
・進行性の神経脱落症状が認められる場合
といった状態である場合になります。
手術方法は、腰椎の不安定性によって変化します。
不安定性の指標としてはSlip angleなどを用いて判断をします。
治療方法については医師との相談になりますので、まずは診察をお受けください。
筋力トレーニング
治療のひとつとしてリハビリテーションがあり、ストレッチや動作指導の他にも筋力トレーニングを行うことがあります。
トレーニングとしては、体幹筋とよばれる腹筋群や背骨周囲の背筋群の強化で腰椎の安定化を図ることが中心です。
腰部安定化エクササイズ
・仰向けでの腰部安定化エクササイズ
a→eの順番で難易度は高くなります。
どのエクササイズでも呼吸を止めないようにして脚をキープします。
D・eはbができるようになってから行うようにしましょう。
どのエクササイズも3~10秒程度の脚のキープから開始し、
1~3分保持を目標として徐々に時間を延長すると良いです。

a:片側踵上げ b:片側下肢挙上保持 c:両側下肢挙上保持
d:両側下肢挙上屈伸 e:四肢屈伸
荒木茂:非特異的腰痛に対する運動療法‐マッスルインバランスの考え方を中心に‐,理学療法,28巻,11号,2011より引用
・四つ這い位での腰部安定化エクササイズ
A→dの順番で難易度は高くなります。
仰向けでの腰部安定化エクササイズと同様に、エクササイズ時は呼吸を止めないようにしましょう。
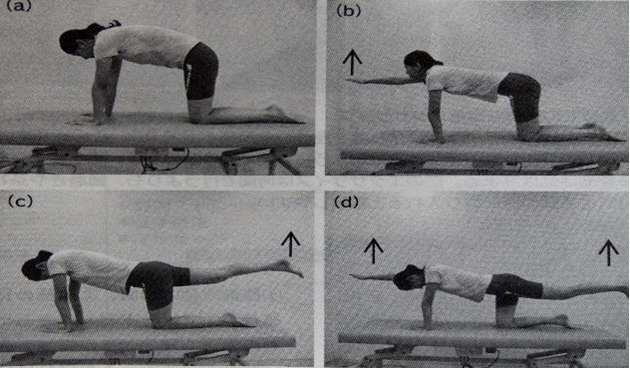 a:四つ這い位でのへその引き込みによる骨盤後傾
a:四つ這い位でのへその引き込みによる骨盤後傾
b:四つ這い位での片側上肢挙上保持
c:四つ這い位での片側下肢挙上保持
d:一側上肢対側下肢挙上保持
荒木茂:非特異的腰痛に対する運動療法‐マッスルインバランスの考え方を中心に‐,理学療法,28巻,11号,2011より引用
・座った姿勢での腰部安定化エクササイズ
A→cの順番で難易度は高くなるります。
こちらも同じくエクササイズ時に呼吸は止めないようにしましょう。
特にcは難易度が高いので、bが確実に行えるようになってからcを取り入れるようにしてください。
どのエクササイズも3~10秒程度の保持から開始し、1~3分間継続を目標として徐々に時間を延長すると良いです。
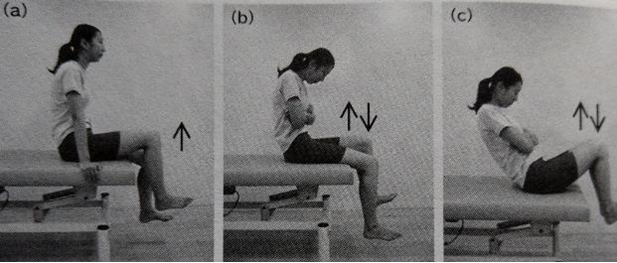
a:片側挙上保持 b:交互下肢挙上 c:体幹を後方へ倒しての交互下肢挙上
荒木茂:非特異的腰痛に対する運動療法‐マッスルインバランスの考え方を中心に‐,理学療法,28巻,11号,2011より引用
・立った姿勢での腰部安定化エクササイズ
立った姿勢(a)から、ヘソを引き込みながら膝を曲げてキープします(b)。
この際にも呼吸は止めないようにしましょう。
Bの姿勢から、膝を少し外に向けるようにできると、より筋肉の活動は高まります。
このエクササイズは歯磨きや皿洗い時などの日常生活に取り入れやすいのでお試しください。
 荒木茂:非特異的腰痛に対する運動療法‐マッスルインバランスの考え方を中心に‐,理学療法,28巻,11号,2011より引用
荒木茂:非特異的腰痛に対する運動療法‐マッスルインバランスの考え方を中心に‐,理学療法,28巻,11号,2011より引用
日常生活上の注意点
基本的に腰痛の予防と同じとなります。
座り姿勢(座位姿勢)

矢吹省司:腰痛予防と運動指導-セルフマネジメントのすすめ‐,MonthlyBookMedicalRehabilitation198,p21-28,201より引用
立ち姿勢(立位姿勢)
腰椎の前弯・後弯に注意をしましょう。
腰椎の前弯を助長する恐れがあるため、ハイヒールやヒールの高い靴は出来るだけ避けると良いです。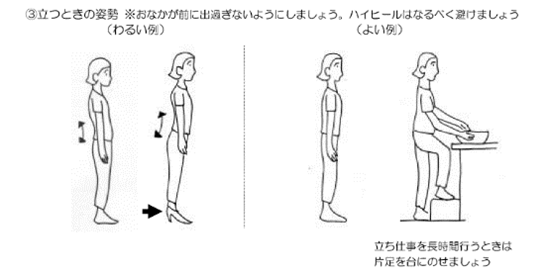
矢吹省司:腰痛予防と運動指導-セルフマネジメントのすすめ‐,MonthlyBookMedicalRehabilitation198,p21-28,201より引用
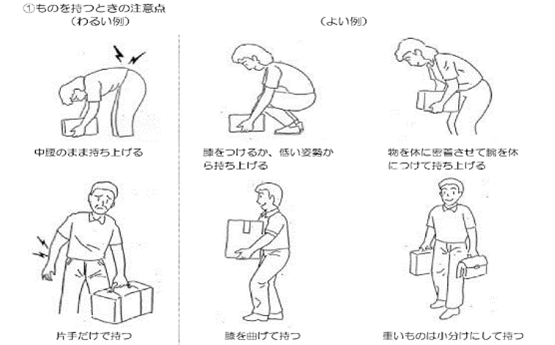
重量物を持つ際
重量物を持つ際は、腰を曲げるのではなく股関節・膝関節からまげて腰を落とすようにします。
そして重量物をできるだけ身体に近づけて持ち上げると良いです。
また、横移動や回旋するときは、腰ではなく一歩移動するなどし、股関節から行うと腰痛の予防になります。
 矢吹省司:腰痛予防と運動指導-セルフマネジメントのすすめ‐,MonthlyBookMedicalRehabilitation198,p21-28,201より引用
矢吹省司:腰痛予防と運動指導-セルフマネジメントのすすめ‐,MonthlyBookMedicalRehabilitation198,p21-28,201より引用
洗面動作
洗面台は基本的に低い位置にあり、腰を曲げて使用することが多い場所です。
片脚を台に乗せるなどすると、単に腰を曲げるよりは腰への負担を減らすことができます。
 矢吹省司:腰痛予防と運動指導-セルフマネジメントのすすめ‐,MonthlyBookMedicalRehabilitation198,p21-28,201より引用
矢吹省司:腰痛予防と運動指導-セルフマネジメントのすすめ‐,MonthlyBookMedicalRehabilitation198,p21-28,201より引用
まとめ
腰痛は日常生活においても支障をきたすことが多いケガのひとつです。
基本的には日常的な予防で対策が出来ることも多いです。
今回の記事を読んでいただいた皆さん、
今後の生活の中で少しでも注意して健康な身体を作れるようになれば幸いです。
参考文献
1)中村利孝,松野丈夫.井樋栄二,吉川秀樹,津村弘(編):標準整形外科学第13版,医学書院:東京,p561-564,2017
2)名越慈人,塩田匡宣,町田正文,臼井宏:腰椎変性すべり症,国立医療学会誌66(7):p328-333,2012-07
3)高橋和久:日常診療で出会う腰痛の診かた,中外医学社:p107-126,2012
4)寺山和雄,片岡治,山本博司:整形外科痛みへのアプローチ腰背部の痛み,南江堂:p207-224,1999
5)竹光正和,福田健太郎,八木満,塩田匡宣,町田正文,臼井宏:脊椎分離症・分離すべり症,国立医療学会誌 66(2):p80-86,2012
6)西良浩一,酒井紀典,間瀬泰克:脊椎の疲労骨折-腰椎分離症-,臨床スポーツ医学27巻 4号 p411-421,2010
7)紺野慎一:腰痛の社会的背景と精神医学的問題,日本腰痛会誌,10(1):19-22,2004
8) 堂園将,中村博亮:腰椎分離症・すべり症(変性すべり除く),中部日本整形外科災害外科学会雑誌,56巻1号,2013
9)荒木茂:非特異的腰痛に対する運動療法‐マッスルインバランスの考え方を中心に‐,理学療法,28巻,11号,2011
10) 矢吹省司:腰痛予防と運動指導-セルフマネジメントのすすめ‐,
MonthlyBookMedicalRehabilitation198,p21-28,201



